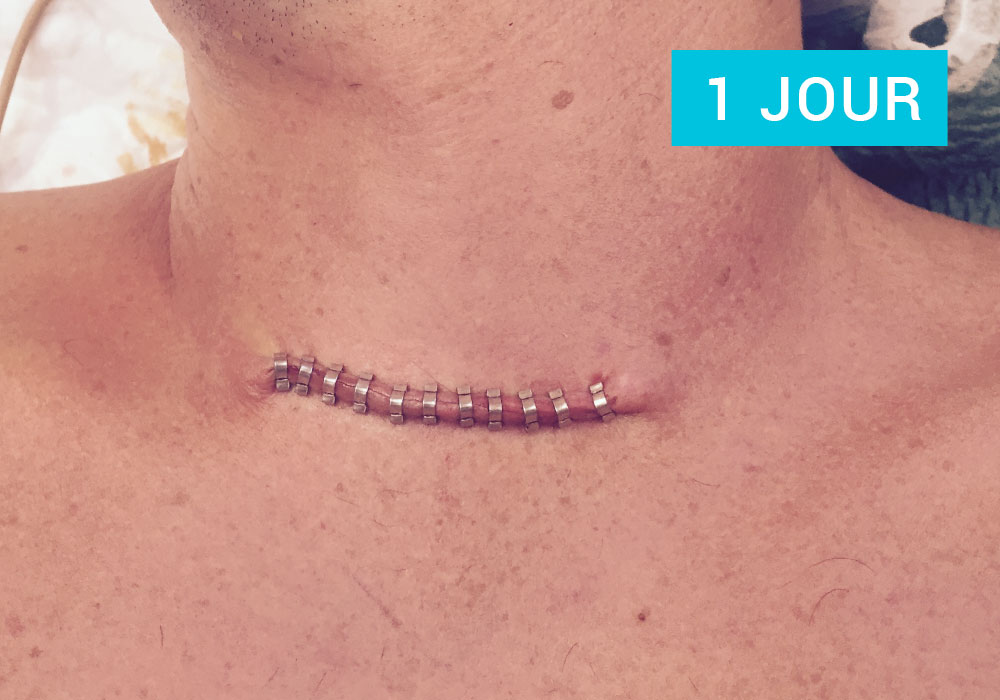
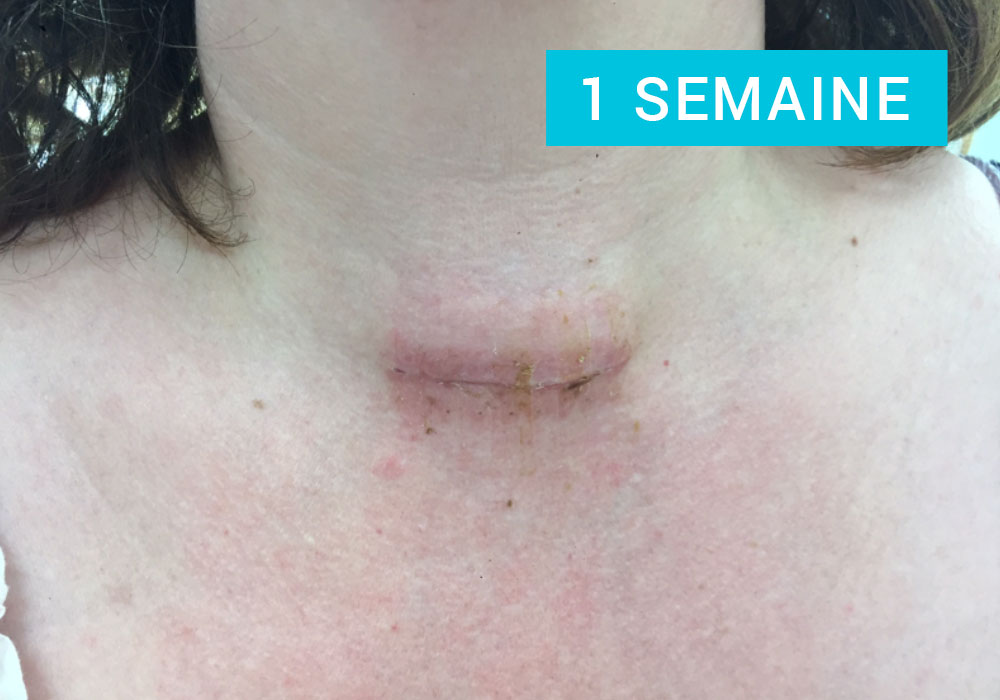
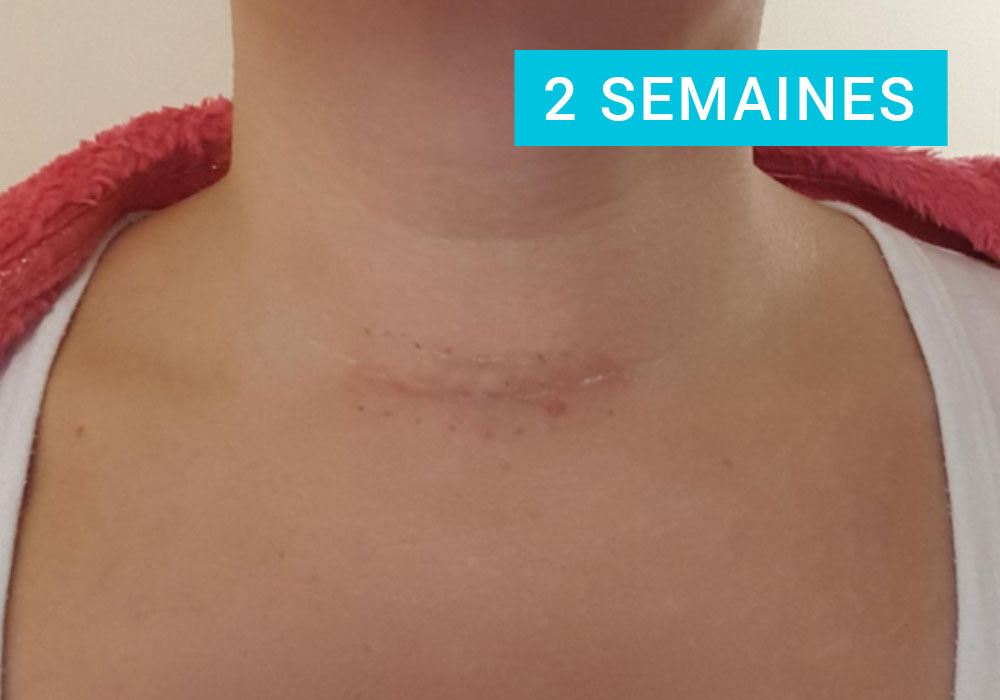
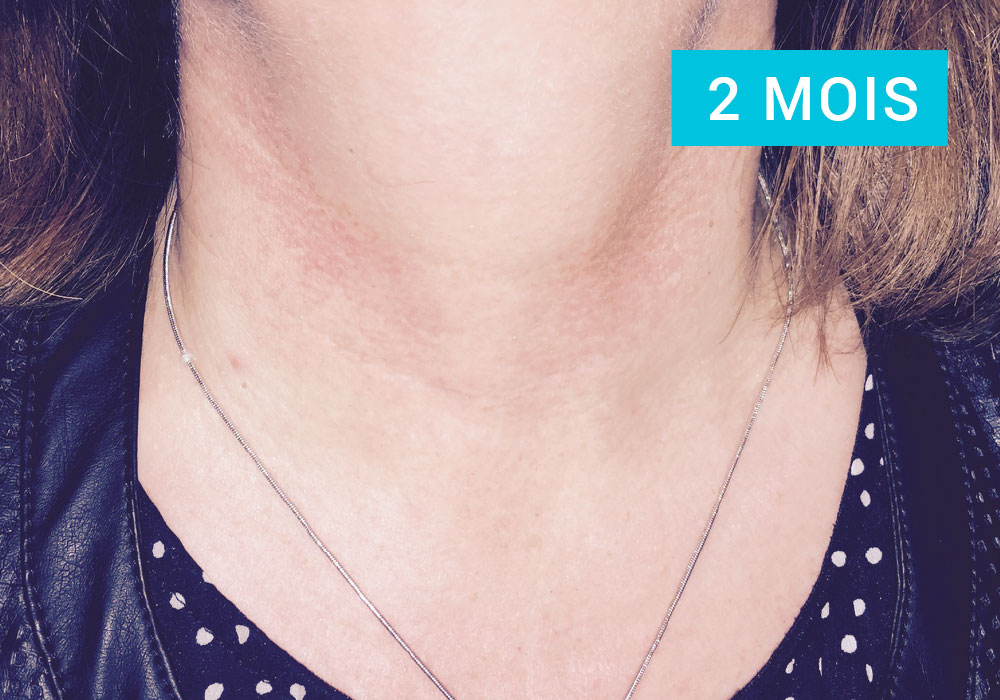
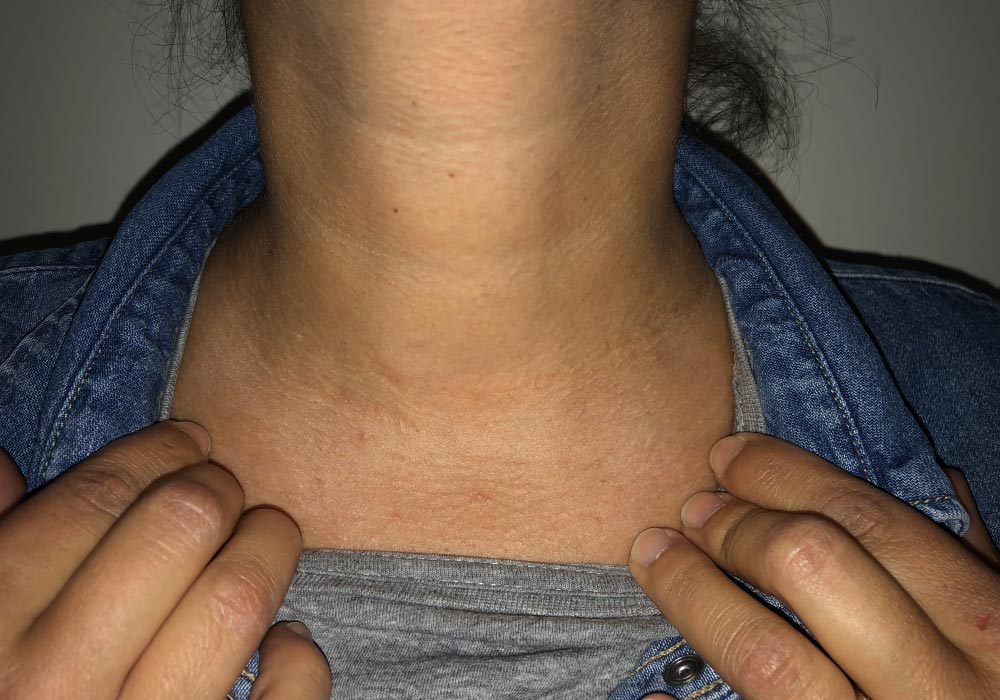
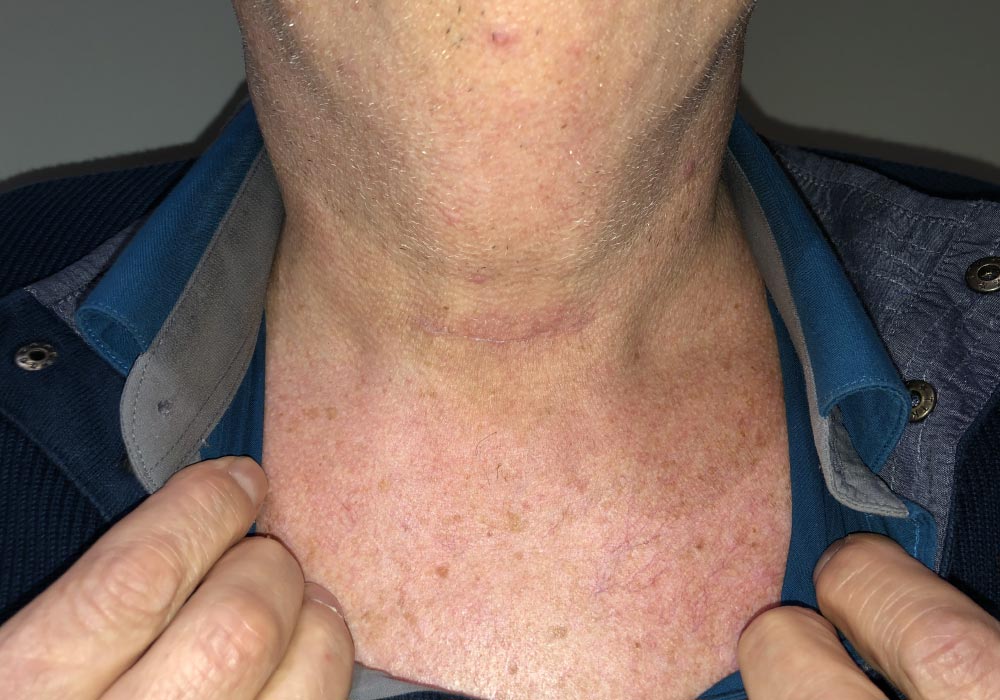
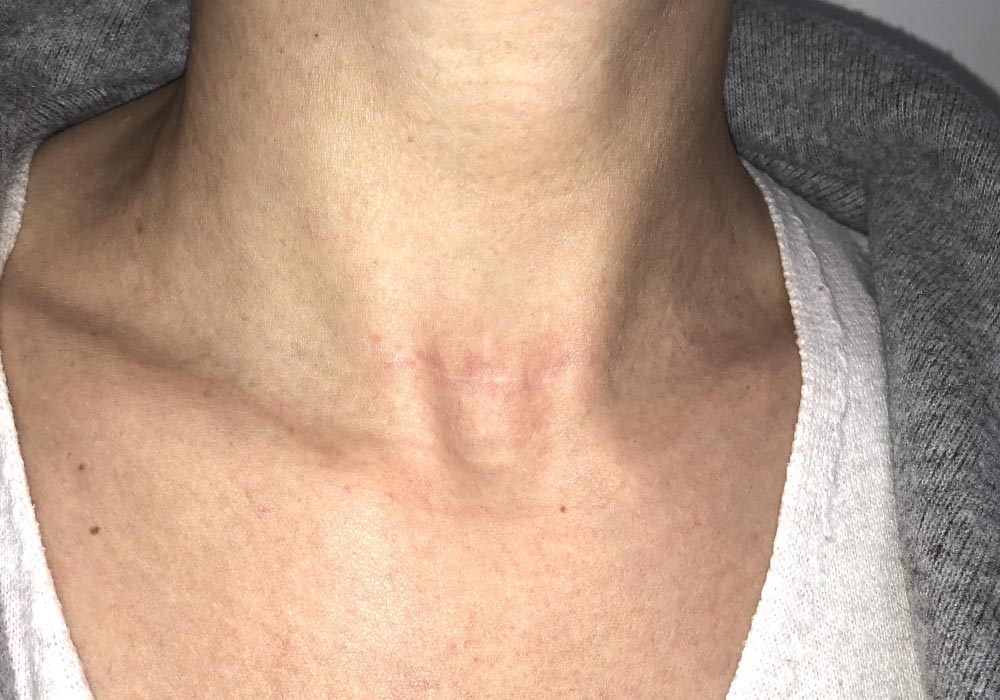
Habituellement, la décision de prise en charge chirurgicale d’une pathologie thyroïdienne est prise par votre endocrinologue, qui vous oriente vers un chirurgien.
L’endocrinologie est une spécialité médicale des glandes endocrines telles que la glande thyroïde.
Une chirurgie thyroïdienne peut être envisagée en cas :
-
de nodule suspect de tumeur maligne en échographie et/ou en cytoponction
-
de nodule ou goitre gênant sur le plan mécanique (sensation de serrage cervical, gène à la déglutition par compression œsophagienne, toux chronique par compression trachéale)
-
d’hyperthyroïdie (nodule toxique ou maladie de Basedow)
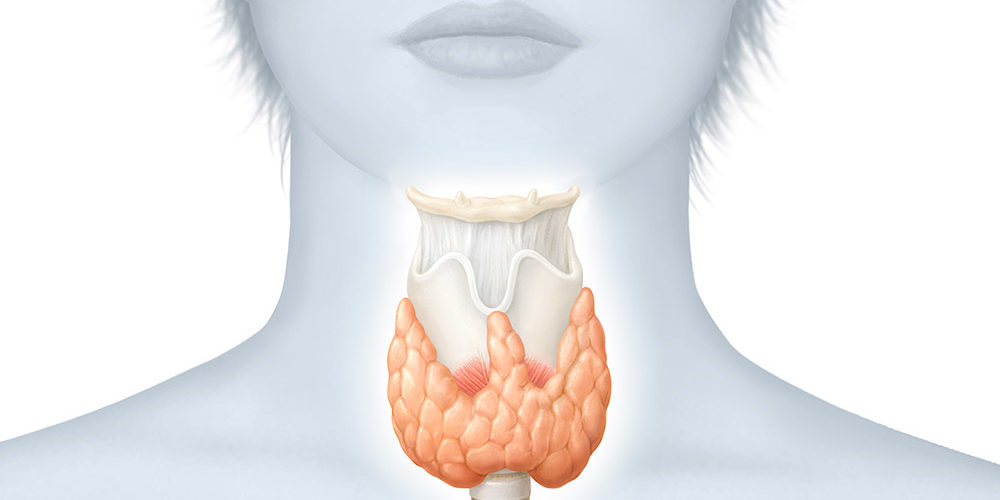
La thyroïdectomie envisagée peut-être partielle ou totale.
Dans les deux cas, la chirurgie va nécessiter une attention particulière vis-à-vis de 3 structures proches de la thyroïde:
-
Les vaisseaux: la glande thyroïde est une glande très vascularisée, ce qui nécessite des ligatures de dizaines de vaisseaux pour séparer la thyroïde des tissus environnants. Ligatures et hémostases qui doivent être rigoureuses pour éviter le risque d’hématome compressif postopératoire.
-
Les nerfs: les nerfs récurrents qui permettent de mobiliser les cordes vocales, ainsi que les nerfs laryngés supérieurs, qui permettent de tendre les cordes vocales pour donner les sons aigus, sont des nerfs fragiles, très proches de la thyroïde. La préservation de ces derniers est cruciale pour conserver une voix identique.
-
Les glandes parathyroïdes: ce sont les glandes qui régulent la calcémie, elles sont au nombre de quatre, et sont situées à la face postérieure de la thyroïde. Une lésion de ces glandes peut entraîner une hypocalcémie transitoire ou dans de rares cas, définitive, avec nécessité d’un traitement calcique à vie.